当前位置:AASLD-美国肝病研究学会年会 » 正文
[AASLD聚焦]揭开儿童自身免疫性肝病的面纱
—— 作者: 时间:2016-11-12 05:08:13 阅读数:
248

编者按:儿童不是“小成年人”,成年患者的治疗标准不一定适用,正如AASLD2016首日(11月11日)公布的一项自身免疫性肝炎(AIH)研究所示,诊断AIH时无症状的儿童患者可以应用硫唑嘌呤单药治疗,从而避免标准类固醇治疗带来的副作用。为此,小编整理儿童自身免疫性肝病(AILD)前沿研究,与君直击最新学术成果,揭开儿童AILD的神秘面纱。
一、PSC儿童患者
应用熊去氧胆酸治疗并未改善PSC儿童患者的肝脏转归
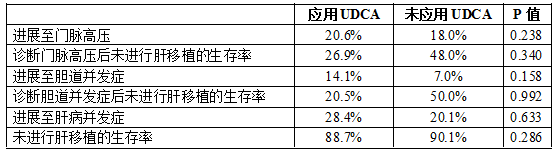
美国犹他大学Deneau等在本届AASLD年会上交流的一项真实世界的国际多中心大型队列研究表明,应用熊去氧胆酸(UDCA)治疗并未改善原发性硬化性胆管炎(PSC)儿童患者的肝脏转归,并且所观察到的肝脏不良转归发生率更高。
由26个国家临床肝病中心合作的儿童PSC联盟完成的该项大型回顾性队列研究对PSC儿童患者的转归进行分析,由①诊断门脉高压并发症(腹水、肝性脑病或食管静脉曲张);②胆道并发症(需要扩张、放置支架或引流治疗的胆道狭窄);③肝移植;④胆管癌;⑤肝脏相关死亡组成的复合转归定义为“复杂性肝病”,排除诊断PSC时或者诊断PSC后2个月之内发生复杂性肝病的患者,对儿童PSC患者常规应用UDCA治疗的效果进行评估。
结果,从该队列的500例患者排除34例早期复杂性肝病患者,其余的患者中,78%长期应用UDCA治疗,所报告的平均剂量为14.5 mg/kg/d(范围:10~30),但是,只有20%的患者可以获得剂量数据。应用UDCA和未应用UDCA治疗者基线的肝病严重度相似,γ-谷氨酰转移酶(GGT)(274对比273 U/L,P=0.949)、总胆红素(1.4对比1.6 mg/dL,P=0.563)和终末期肝病模型(MELD)评分(?1对比0,P=0.282)均无显著性差异。
与未应用UDCA治疗者相比,应用UDCA治疗者的各种转归倾向于更差(所有P值均>0.05,详见表1),对PSC+自身免疫性肝炎重叠综合征、大胆管PSC、小胆管PSC、PSC+炎症性肠病(IBD)以及PSC无IBD等各个亚组患者单独进行分析的结果均相似。
研究者指出,根据这些研究结果,尚不清楚特定剂量的UDCA对特定的亚组患者是否有益,但是,广泛应用UDCA治疗,并未预防PSC儿童患者肝脏不良转归的发生。
表1.PSC儿童患者5年时的转归
摘要标题:Ursodeoxycholic acid treatment does not improve liver outcomes in pediatric PSC: a multicenter, international collaboration(摘要编号:705)
原发性硬化性胆管炎与自身免疫性硬化性胆管炎儿童患者的转归相似
许多原发性硬化性胆管炎(PSC)患者表现自身免疫性肝炎(AIH)的特征,称为自身免疫性硬化性胆管炎(ASC)。加拿大多伦多大学Ricciuto等在本届AASLD年会上交流的一项研究表明,PSC和ASC儿童患者的转归相似,小胆管PSC患者的转归优于大胆管PSC患者,是否表现AIH的特征对患者的转归并无影响。
该项大型多中心队列研究从世界各地的26家肝病中心纳入PSC儿童病例,同时符合AIH诊断标准(自身抗体阳性、血清球蛋白升高和特征性组织病理学)者称为ASC,对患者从诊断至发生下列不良转归进行生存分析:①诊断门脉高压并发症(腹水、肝性脑病或食管静脉曲张);②需要干预的胆道狭窄(需要扩张、放置支架或引流治疗);③肝移植;④上述肝脏转归的复合转归(定义为“复杂性肝病”),应用多因素Cox比例风险回归,对患者性别、合并炎症性肠病(IBD)以及小胆管对比大胆管PSC进行校正后,评估PSC对比ASC表型与进展至复杂性肝病的相关性。
结果,500例患者中的173例(35%)为ASC,多因素分析表明,PSC和ASC患者相比,在年龄、性别或小胆管对比大胆管PSC方面均无差异,合并IBD的比例分别为85%和58%(P<0.001),合并肝外自身免疫性疾病(最常见者为乳糜泻或甲状腺炎)的比例分别为7%和16%(P=0.008)。ASC患者的ALT、AST、IgG和球蛋白组分显著较高。
PSC和ASC患者的临床转归并无差异,5年时,无门脉高压症的生存率分别为78%和77%,无胆道并发症的生存率分别为84%和85%,未进行肝移植的生存率分别为86%和88%,无复杂性肝病的生存率均为67%(所有P值均>0.05)。327例PSC患者中的6例发生胆管癌,而173例ASC患者均未发生胆管癌。多因素分析表明,PSC对比ASC表型以及患者性别与转归无相关性,但是,合并IBD或小胆管PSC患者进展至复杂性肝病的风险较低[HR分别为0.59(P=0.006)和0.60(P=0.05)]。
摘要标题:Primary sclerosing cholangitis and autoimmune sclerosing cholangitis are associated with similar outcomes: data from the pediatric PSC consortium(摘要编号:711)
二、AIH儿童患者
经选择的AIH儿童患者可以应用无类固醇方案治疗
自身免疫性肝炎(AIH)的标准治疗包括开始时应用泼尼松治疗急性炎症,应用硫唑嘌呤(AZA)作为维持治疗,然而,泼尼松的副作用对儿童患者的影响很大。AIH具有多种表现,25%~34%的患者在诊断AIH时并无症状,系因为其他原因进行血液检测时偶然发现。美国费城儿童医院Waisbourd-Zinman等在本届AASLD年会上交流的一项研究表明,诊断AIH时无症状的儿童患者可以应用AZA单药治疗,从而避免类固醇的副作用。
该项回顾性研究纳入2009~2014年诊断为AIH的儿童患者,收集合并症、肝脏酶学恢复至接近正常的时间(定义为低于正常上限值2倍)、泼尼松治疗时间以及副作用等资料,对仅接受AZA单药治疗与接受包括泼尼松的标准治疗的患者进行比较。
结果表明,6年期间,有21例患者偶然诊断为AIH,其中9例患者(43%)应用AZA单药治疗,另外12例患者在诊断时应用泼尼松治疗,同时联合或者后续应用AZA治疗(泼尼松组),治疗方案由医生决定。AZA组包括6例男童和3例女童患者,诊断AIH时的年龄为4~15岁,2例为2型AIH患者。泼尼松组包括11例女童和1例男童患者,诊断AIH时的年龄为5~17岁,2例为2型AIH患者。AZA组中的3例和泼尼松组中的6例合并其他自身免疫性疾病。AZA组和泼尼松组患者诊断AIH时的ALT水平分别为62~1151 U/L和75~1391 U/L。
治疗期间,AZA组有11%对比泼尼松组有75%发生体重增加过多、痤疮加重或睡眠障碍(P<0.05)。泼尼松组患者应用泼尼松治疗的时间为2~12个月,均数和中数时间均为6个月。AZA组和泼尼松组患者肝脏酶学恢复至接近正常的时间分别为5.5个月和2.7个月(差异无统计学显著性)。诊断后18个月时,AZA组有1例最初部分应答的患者由于肝脏酶学升高,需要应用泼尼松治疗。在9例尝试应用无类固醇方案的患者中,8例患者获得成功。
摘要标题:Steroid free treatment of autoimmune hepatitis in selected children(摘要编号:715)
非裔美国人早发AIH患者的终末期肝病发生风险较高
美国艾莫利大学Palle等在本届AASLD年会上交流的一项研究表明,非裔美国人(AA)自身免疫性肝炎(AIH)患者发生终末期肝病(ESLD)的风险较高,需要肝移植以及肝移植后复发的风险显著增加。
该项大型单中心研究纳入1998~2004年诊断的早发AIH患者,对患者的人口统计学、临床、实验室特征、治疗应答、疾病进展和转归进行分析。
结果,纳入分析的109例AIH患者中,多数为女性(79例女性和30例男性),中数年龄为12.6岁[四分位数间距(IQR):8.9~15.4],中数随访时间为44.8个月(IQR: 18.5~82.3),AA占该队列的42%。多数患者(83/109,76%)表现为急性肝炎(包括肝衰竭),24例(22%)为ESLD患者。所有患者接受类固醇和免疫调节剂标准治疗,随访1年时,80%的患者仍然继续应用类固醇治疗,37%的应用剂量为5 mg以上,只有14例(13%)患者需要二线药物。
与非AA患者相比,AA患者的ESLD比例更高,IgG水平较高(P=0.03),γ-谷氨酰转移酶(GGT)水平较高(P=0.06),未进行肝移植的生存率显著较低(80%对比65%)。尽管AA患者的早期生存率较低(Wilcoxon检验,P=0.05),1年后的生存率却相似(时序检验:P=0.2)。AA与非AA患者肝移植后的AIH复发率分别为50%和8%(P=0.04)。ESLD、血小板计数低于50×109/L和凝血酶原时间(PT)延长一个单位者需要肝移植的风险分别增加8倍(P<0.001)、3倍(P=0.01)和41%(P<0.001)。只有25%的患者获得缓解且无复发,而40%的患者从未获得缓解。33例(30%)复发患者中,只有21例(64%)获得完全缓解(ALT水平<30 IU/L)。尽管发病时的GGT、PT和血小板计数存在差异,随访1年时的临床表现以及应用大剂量类固醇相关的临床转归并无显著性差异。
摘要标题:Early onset Autoimmune Hepatitis in African Americans is associated with increased morbidity, poor outcomes and decreased transplant free survival(摘要编号:708)
标签:
研究
摘要赏析
自身免疫性肝病
发表评论
全部评论