李太生教授:艾滋病合并肝病诊治30年的成功与挑战
—— 作者: 时间:2022-08-23
阅读数:
131
在刚刚结束的第24届世界艾滋病大会上发布的全球艾滋病最新报告指出,全球现存活艾滋病患者3770万,2021年新增约150万名人类免疫缺陷病毒(HIV)感染者,65万人死于艾滋病相关疾病[1-2]。我国病例报告数据显示,截至2020年底全国累计报告存活艾滋病患者105.3万例,报告死亡35.1万例。艾滋病是传染病死亡的主要原因,而肝脏疾病相关死亡在艾滋病全病因死亡中占据主要地位。除了合并感染,抗HIV药物的肝毒性也是影响患者生存的重要原因。
8月4~6日,中华医学会第十二次全国病毒性肝炎慢性化、重症化基础与临床研究进展学术会议在重庆隆重召开。会上,北京协和医院感染内科主任李太生教授做了题为“艾滋病合并肝病诊疗进展”的报告,总结分享了艾滋病合并肝病的临床特征以及诊疗方案选择。《国际肝病》特将报告内容整理如下,以飨读者。
重视HIV感染合并肝脏疾病的临床管理
自1981年世界首例艾滋病病例被报道以来,人类与艾滋病的抗争已走过41年,中间经历了非常绝望的、无药可治的困难时期(图1)。可喜的是,1996年经典“鸡尾酒疗法”,即“高效抗逆转录病毒治疗”(HAART)发明出现,通过三种或三种以上的抗病毒药物联合使用来治疗艾滋病,减少单一用药产生的抗药性,最大限度地抑制病毒的复制。而后随着艾滋病发病机制的深入研究,目前艾滋病已经成为一个像高血压、糖尿病等一样的内科慢性疾病,但是仍然无法治愈。

图1.艾滋病诊治研究的发展阶段
(引自会议报告幻灯)
因此,目前国内外已对艾滋病的诊治达成共识:尽量早期发现,确诊后及时给予抗病毒治疗,同时加强患者长期治疗的并发症管理,包括心脏、脑、肝、肾、骨代谢情况等。尤其肝脏疾病,据报道中国HIV感染人群中14.6%合并乙型肝炎病毒(HBV)感染[3-4],肝脏疾病相关死亡在艾滋病全病因死亡中占比已至第二位,约占13%[5](图2)。
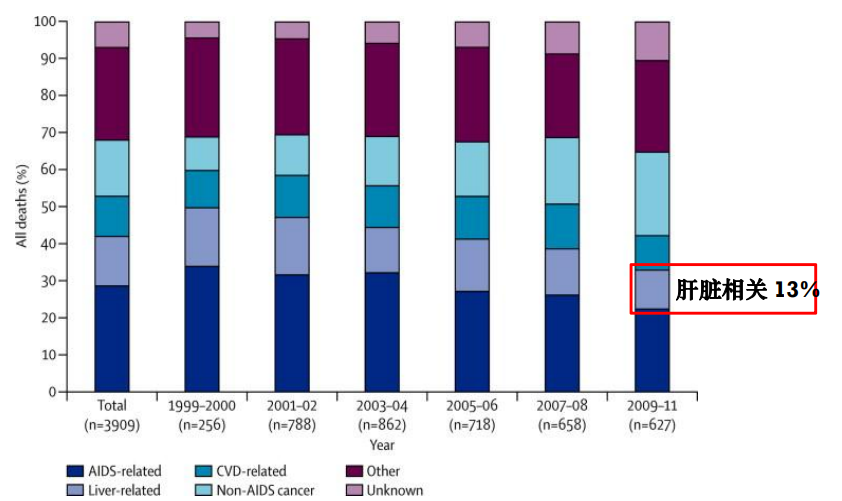
图2. HIV感染者死因分析数据
(引自会议报告幻灯)
HIV感染常见的肝脏疾病包括病毒性肝炎(HBV、HCV感染)、酒精性肝病(ALD)、抗HIV药物相关的肝脏毒性、非酒精性脂肪性肝病(NAFLD)等。最新研究数据表明[6-7],合并病毒性肝炎的患者发生肝硬化、肝癌的概率要比单纯HIV感染者多1/3,如果患者再加上饮酒导致肝损伤的话,疾病进展风险进一步增加。因此,应重视HIV感染合并肝脏疾病的临床管理。
HIV合并HBV感染:加强筛查和药物安全性监测
数据显示[8-10],全球HIV和HBV合并感染率为8.4%,而我国二者合并感染率为9.5%,其中,东部地区的合并感染率最高(14.5%),中部地区最低(5.0%)(图3)。需注意的是,HBV和HIV感染会互为促进,HBV共感染可加快HIV病程进展,共感染者肝纤维化比例高。因此,对于HIV阳性的患者,应加强HBV的筛查,包括初筛时以及每年筛查乙肝五项、丙肝抗体,HBsAg阳性患者查HBV DNA。
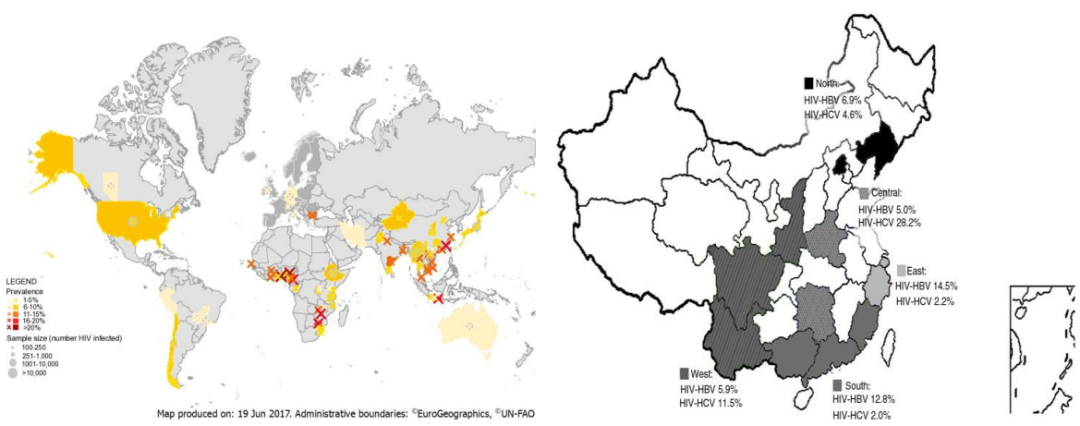
图3. HIV-HBV共感染流行病学
(引自会议报告幻灯)
那么,合并乙肝感染时如何选择治疗方案?一般来讲,要选择同时对HIV和HBV均有效的抗病毒药物,即核心用药联合替诺福韦酯(TDF)/丙酚替诺福韦(TAF)+拉米夫定(3TC)/恩曲他滨(FTC),同时注意密切监测肝纤维化等肝功能指标;尽量保留对HBV有活性的药物,如必需更换,HBV替代方案需联合一个完整的ART方案。当合并感染者已经出现肝功能衰竭,此时应首先治疗肝功能衰竭,当肝功能稳定后,建议选择对肝脏影响最小的抗病毒药物。
此外,还要重视监测患者的肾脏功能。对于肾功能不全患者,如肌酐清除率<60 ml/min,不能选择TDF;如肌酐清除率小于50 ml/min而大于30 ml/min,可考虑选择包含TAF+(FTC/3TC)的方案[11]。数据显示[12-13],与联合TAF治疗相比,TDF方案对HIV初治患者的骨密度影响更显著;基线高HBV DNA或HBeAg阳性者必须选用两个对HBV有效的核苷药物,同时注意药物的骨肾毒性。
HIV合并HCV感染:选择肝毒性小且药物间相互作用弱的药物
一项多中心、大样本的研究数据发现[14],中国HIV和HCV的合并感染率为8.3%,华中地区感染率最高(28.2%),华南最低(2.0%)(图4)。HIV-HCV共感染通过一系列免疫调节及炎症调节,最终促进肝脏损害。此外,国家回顾性观察队列研究数据显示[15],有3.3%HBV、HCV、HIV三重感染,双重感染或三重感染都会加快HIV感染患者的疾病进展。相比于单纯HIV感染,HIV-HCV共感染者更容易发生肝硬化、肝癌。因此,HIV-HCV共感染者的筛查和治疗至关重要。
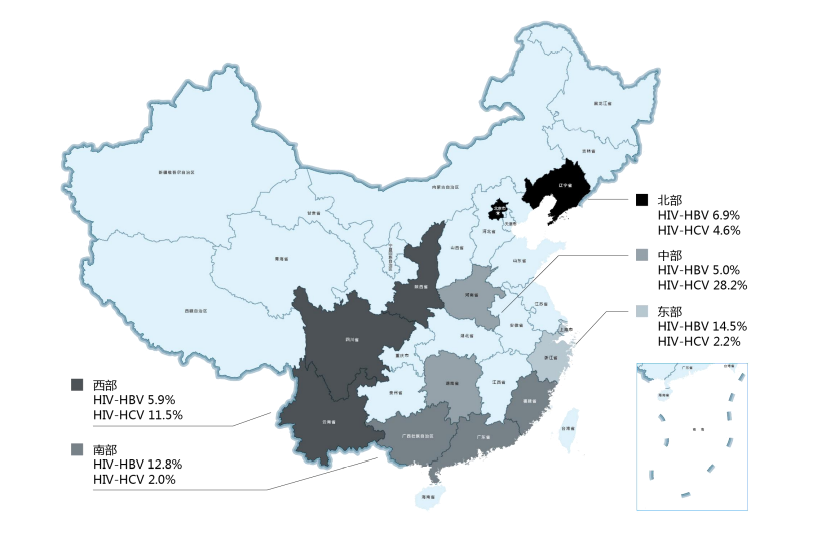
图4. HIV-HCV共感染流行病学数据
(引自会议报告幻灯)
可喜的是,随着直接抗病毒药物(DAA)的出现,丙肝的治疗取得了巨大的突破,各类DAA药物对丙肝患者的持续病毒学应答率(SVR)均在90%以上,这也为HIV治疗提供一个新的方案选择。2021美国卫生与人类服务部(DHHS)发布的《成人和青少年HIV感染者抗反转录病毒药物使用指南》(简称2021 DHHS指南)强调,所有HIV患者均应筛查HCV感染(AIII),HCV高风险人群应每年和任何疑似HCV感染时进行筛查(AIII);对于大部分合并HCV的HIV初始治疗患者,推荐的抗反转录病毒联合方案与非HCV感染者相同;抗反转录病毒治疗的目标是最大限度持续抑制HIV(<20 copy/mL)。
此外,在药物选择方面,应选择肝毒性较小且与抗HCV药物相互作用弱的药物(图5),如整合酶抑制剂(INSTI),包括拉替拉韦(RAL)、多替拉韦(DTG)、bictegravir(BIC)等。CD4低于200/mm者,优先启动HAART,以增加抗反转录病毒药物的应用效果,减少病毒学抑制所需时间。
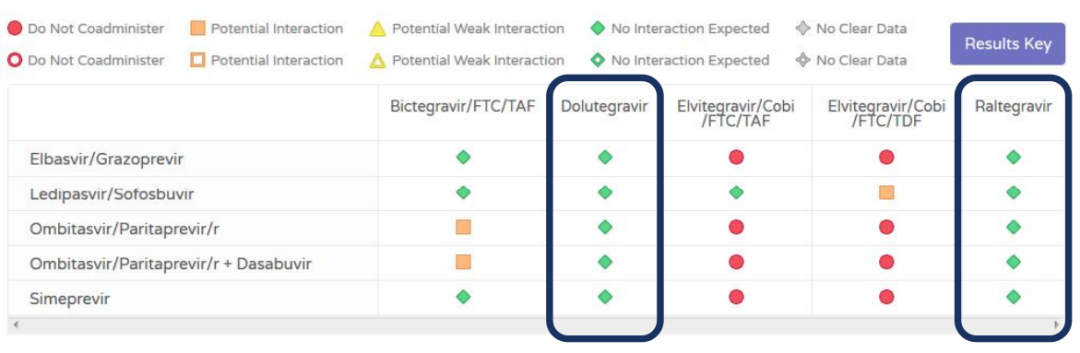
图5.利物浦大学药物相互作用查询
(引自会议报告幻灯)
需要注意的是,HIV/HBV/HCV三重感染患者,在DAA药物治疗过程中有诱发HBV活动进而导致肝衰竭的报道,因此三重感染患者必须在包含抗HBV活性的HAART稳定后再开始丙型肝炎的DAA治疗;HCV/HIV合并感染者应用DAA治疗前应进行常规HBV标志物筛查。
警惕抗病毒药物产生的肝脏毒性
30%的HIV感染者可能发生抗HIV药物相关肝毒性,主要以转氨酶升高、影像学或病理学改变为常见表现。比如早期临床使用的抗HIV药物奈韦拉平肝毒性就非常明显,约43%的患者用药后会出现不同程度的肝毒性(图6)。随后我国学者研究证明,奈韦拉平的肝毒性主要发生在治疗前,并指出无论男女,如基线CD4大于250/mm3,不建议使用该药物治疗。
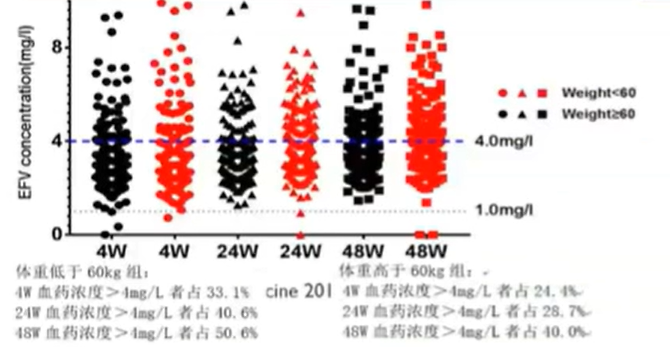
图6.中国艾滋患者依非韦伦血药浓度分析结果(n=450)
(引自会议报告幻灯)
因此,近年来国内临床已很少使用奈韦拉平,而以依非韦伦(EFV)为主,后者的肝毒性更低,但也有约5%的患者发生肝毒性(表1)。而李太生团队在对450例中国艾滋患者依非韦伦血药浓度分析发现,中国艾滋患者的依非韦伦血药浓度偏高,超出治疗窗比例更高。他建议对中国AIDS患者、尤其是低体重者,EFV治疗剂量可由600 mg(每日一次)调整为400 mg(每日一次)。
表1.抗病毒药物的肝毒性总结
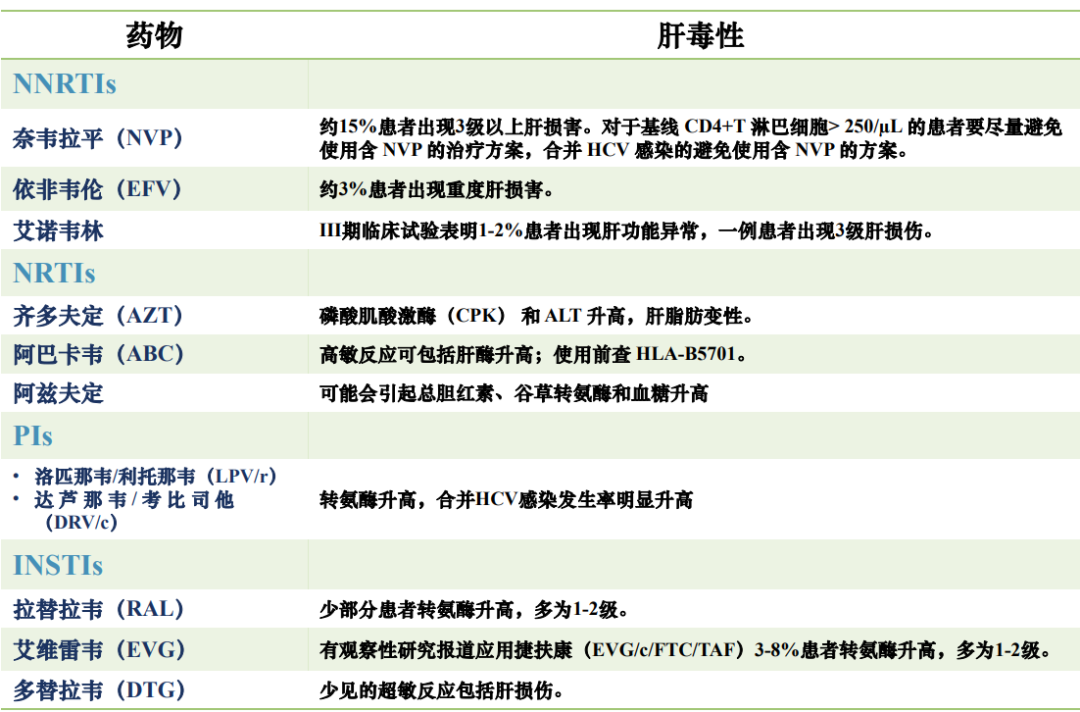
(引自会议报告幻灯)
此外,在临床实践中,酒精性肝病以及非酒精性脂肪性肝病也是较常见的HIV感染常见肝病,也需提高警惕。
总的来说,艾滋病患者需要全病程管理,患者确诊HIV感染后及时启动抗病毒治疗,同时加强共患病管理,包括共感染性疾病管理以及生活习惯饮食习惯的管理(图7)。
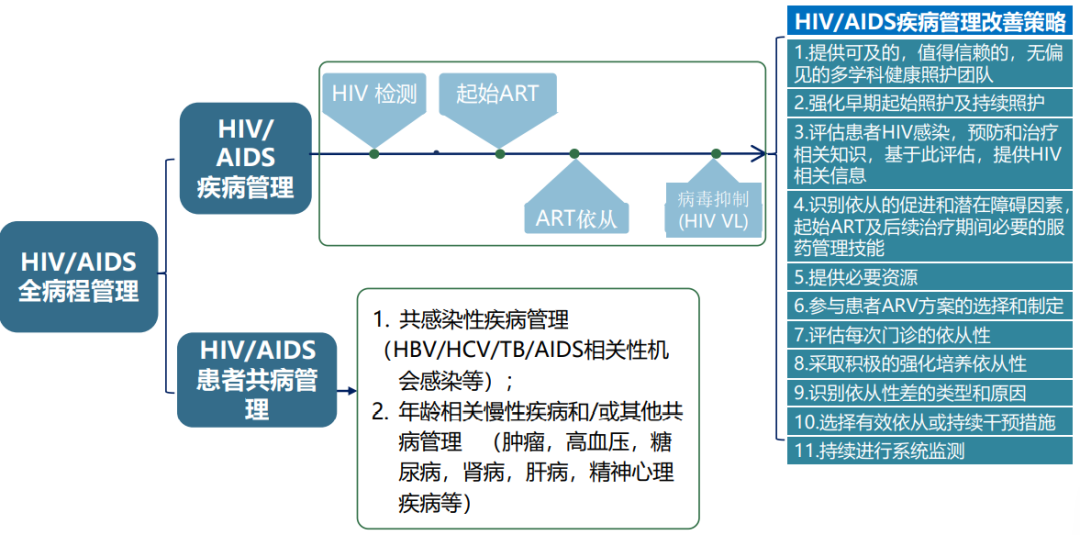
图8.中国艾滋病患者全病程管理和优化
(引自会议报告幻灯)
最后,李太生教授就新冠疫情环境下HIV感染者的疫苗接种分享了建议。他指出,存在现有新冠疫苗接种禁忌的临床情况暂缓接种;没有合并其他感染,但CD4细胞水平非常低者、病毒载量较高者,应尽早启动抗病毒治疗,控制病情后再接种疫苗;经治HIV感染者、病毒控制良好者,无需考虑CD4细胞水平,建议尽快接种新冠疫苗(图8)。
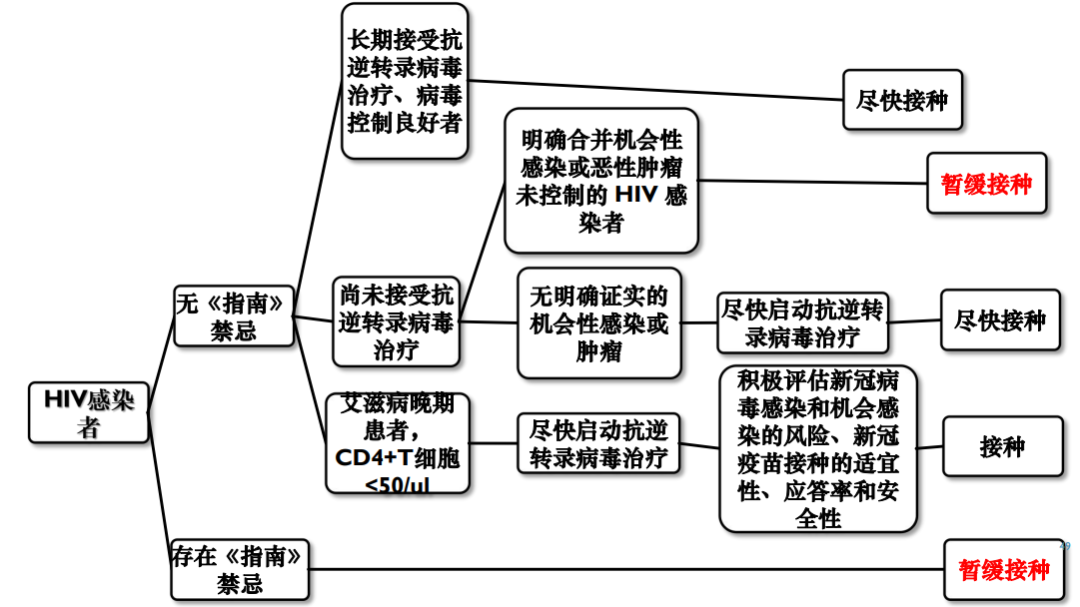
图10.艾滋病患者新冠疫苗接种专家建议
(引自会议报告幻灯)
参考文献:
1. https://www.who.int/teams/global-hiv-hepatitis-and-stis-programmes/hiv/strategic-information/hiv-data-and-statistics.
2. UNAIDS, June 202
3. Clin Infect Dis. 2014.
4. Osteoporos Int. 2015.
5. Smith C and D:A:D study, Lancet, 2014.
6. Althoff KN and North American AIDS Cohort Collaboration on Research and Design, Lancet HIV,2019.
7. Liu J,Wang FS et al.Emerg Microbes Infect. 2021.
8. Leumi S, et al. Clin Infect Dis. 2020.
9. Singh KP, et al. AIDS. 2017.
10. Xie J, et al. J Int AIDS Soc, 2016.
11. 中华医学会感染病学分会艾滋病丙型肝炎学组,中国疾病预防控制中心.中国艾滋病诊疗指南(2021年版)[J].协和医学杂志,2022,13(2):203-226.
12. Jose R.Arribas, et al. CROI, 2017, Abstract 453.
13. Robert Güerri-Fernández1, et al. CROI, 2017, Abstract 6.
14. Jing Xie,Yang Han,Taisheng Li. J Int AIDS Soc. 2016 :20659.
15. Zhang F, et al. Lancet Infect Dis 2014.
16. US Department of Health and Human Services. Guidelines for the use of antiretroviral agentsin HIV-1-infected adults and adolescents. Updated 2021.
17. 张程达, 李太生等. J Acquir Immune Defic Syndr. 2013.

标签:
研究
专家访谈
其他肝病
发表评论
全部评论
