当前位置:AASLD-美国肝病研究学会年会 » 正文
AASLD五分钟丨饶慧瑛教授:DAA治疗成功后的HCV再感染与特殊人群的治疗
—— 作者: 时间:2022-11-07 01:49:39 阅读数:
49

编者按
为给广大肝病医生提供有关2022美国肝病研究学会(AASLD)年会更新鲜、更热点、更重磅的一手学术资料,《国际肝病》特设“AASLD五分钟”专题报道。在AASLD大会期间,我们将特别邀请国内肝病专家作为我们的特约播报员,针对病毒性肝炎、NAFLD/NASH、酒精肝、肝硬化、终末期肝病、自身免疫性肝病以及肝癌等不同肝病领域,从临床医生视角精选各领域最重磅的研究,并对以上研究内容进行精彩的解读与总结。本期我们特别邀请到北京大学人民医院饶慧瑛教授为广大读者带来慢性丙型肝炎领域的两项重磅研究。
研究一
DAA治疗成功后的HCV再感染(大会摘要号:47)
研究背景
在静脉药瘾人群(PWID)中,直接作用抗病毒药物(DAA)治疗成功后丙型肝炎病毒(HCV)再感染的预防是HCV消除策略的关键组成部分。该项基于人群的队列研究估计了加拿大不列颠哥伦比亚省所有DAA治疗个体的HCV再感染率。
研究方法
研究纳入不列颠哥伦比亚省约130万接受HCV检测的个体,并追踪在DAA治疗后获得持续病毒学应答(SVR)、截止至2021年10月31日完成≥1次的后续HCV RNA检测的HCV感染者。再次感染被定义为获得SVR后HCV RNA复阳,计算每100人年的HCV再感染率,并进行Cox比例风险建模,以确定与HCV再感染相关的因素。
研究结果
最终,研究共纳入8423名符合条件的SVR患者,大多数为男性(n=5449,64.7%),中位年龄58岁,20%近期有注射毒品(IDU,n=1658)史,17%有既往IDU史(n=1437)。
通过11807.6人年(PY)的随访发现,176例发生HCV再感染,HCV再次感染率为1.49/100 PY。分析显示,近期IDU患者的再感染率(n=115,4.39/100人年)高于既往IDU患者(n=24,1.04/100人年)和无IDU患者(n=37,0.54/100人年)。累积发病率曲线显示,随着时间的推移,近期IDU患者的发病率明显高于其他组,且上升幅度更大(图1)。
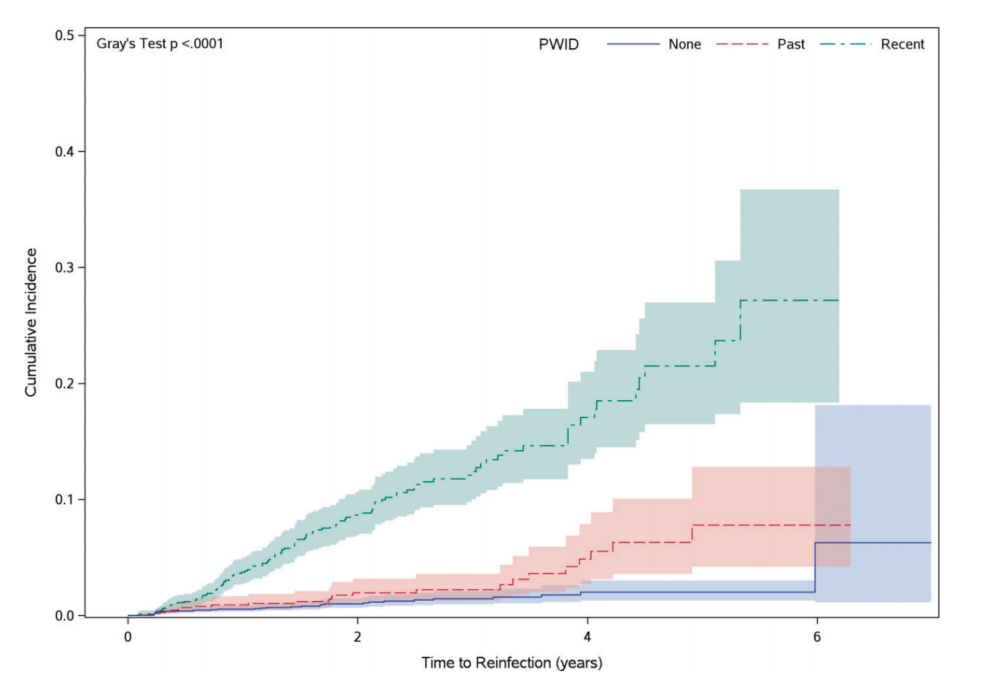
图1. IDU患者SVR后HCV再感染的累积发生率
进一步的分析表明,在近期IDU患者中,30岁以下(7.3/100人年)或HIV合并感染者(5.4/100人年)的HCV再感染率最高。在针对近期IDU患者的多因素模型中,与高龄(年龄50-59岁)患者相比,年龄<30岁的校正危险比(aHR)为3.26(95%CI:1.55-6.78),年龄30-39岁的aHR为2.06(95%CI:1.22-3.46);较低年龄和阿片类药物使用(aHR=2.003,95%CI:1.11-3.72)与较高的HCV再感染风险相关,而接受抗精神病药物与较低的再感染风险相关(aHR=0.44,95%CI:0.29-0.64)。
研究结论
在这项基于人群的队列中,DAA治疗后的HCV再感染率在近期IDU患者中最高,尤其是年轻PWID患者和HIV合并感染者。抗精神病药物治疗与较低的HCV再感染风险相关。
专家点评
众所周知,世界卫生组织(WHO)提出了2030年消除病毒性肝炎公共卫生危害的目标。目前,虽然通过DAA治疗,能够清除HCV,然而清除以后的再次感染仍是一个亟需解决的问题。
从这项研究的数据中我们可以很明确地看到,HCV感染高风险人群的再感染问题需要高度关注,尤其是在年轻的PWID人群以及合并HIV感染人群。希望我们在今后的工作中,能够重点关注以上人群的HCV再感染问题。这也是我们为了尽早实现WHO消除病毒性肝炎公共卫生危害宏伟目标而重点要做的一方面工作。
研究二
含与不含PI的DAA方案在失代偿期肝硬化患者中的真实世界研究(大会摘要号:48)
研究背景
现有丙型肝炎指南不鼓励在失代偿期丙型肝炎肝硬化患者中使用含有蛋白酶抑制剂(PI)的直接作用抗病毒药物(DAA)方案,这方面的真实数据仍然有限。该项研究旨在比较真实世界中含与不含PI的DAA方案在失代偿期丙型肝炎肝硬化患者中的耐受性及安全性。
研究方法
研究将有腹水、静脉曲张出血或肝性脑病(HE)病史、CTP评分≥7、基线MELD评分>10定义为失代偿期肝硬化。主要研究终点为出现明显恶化或改善的患者百分比,次要终点为临床失代偿、新发肝细胞癌(HCC)或死亡的患者百分比。通过IPTW以平衡含PI组和不含PI组之间的患者背景差异。
研究结果
研究共纳入来自39个医学中心的(中国香港、日本、韩国、中国大陆、罗马尼亚、新加坡、西班牙、中国台湾和美国地区)1114例患有失代偿期丙型肝炎肝硬化患者,42%接受了含PI的DAA治疗。平均年龄为62岁,大多数为男性(59.8%),以基因1型为主(66%),29.3%为经治患者(22%干扰素治疗,7%DAA),7.1%的患者有合并感染(HBV 5.8%,HIV 2.6%),平均CTP为6.5(±1.7),MELD评分为12.5(±4.9)。通过针对年龄、性别、临床失代偿事件史、MELD评分、血小板、白蛋白、种族、高血压、血红蛋白、基因1型、HCC和利巴韦林治疗等因素的IPTW,筛选出395名含PI方案和417名不含PI方案治疗的患者,两组患者在相关特征上保持平衡。
结果表明,含PI方案和不含PI方案治疗的两组患者,在评估SVR12时,两组的CTP或MELD评分明显恶化的比例相似(23.9% vs. 13.3%,P=0.07)、在评估SVR24时,两组明显恶化的比例也相似(16.5% vs. 14.9%,P=0.77),并且两组CTP或MELD评分明显好转、新发HCC、失代偿事件和死亡的患者百分比差异均无统计学意义(见图1)。
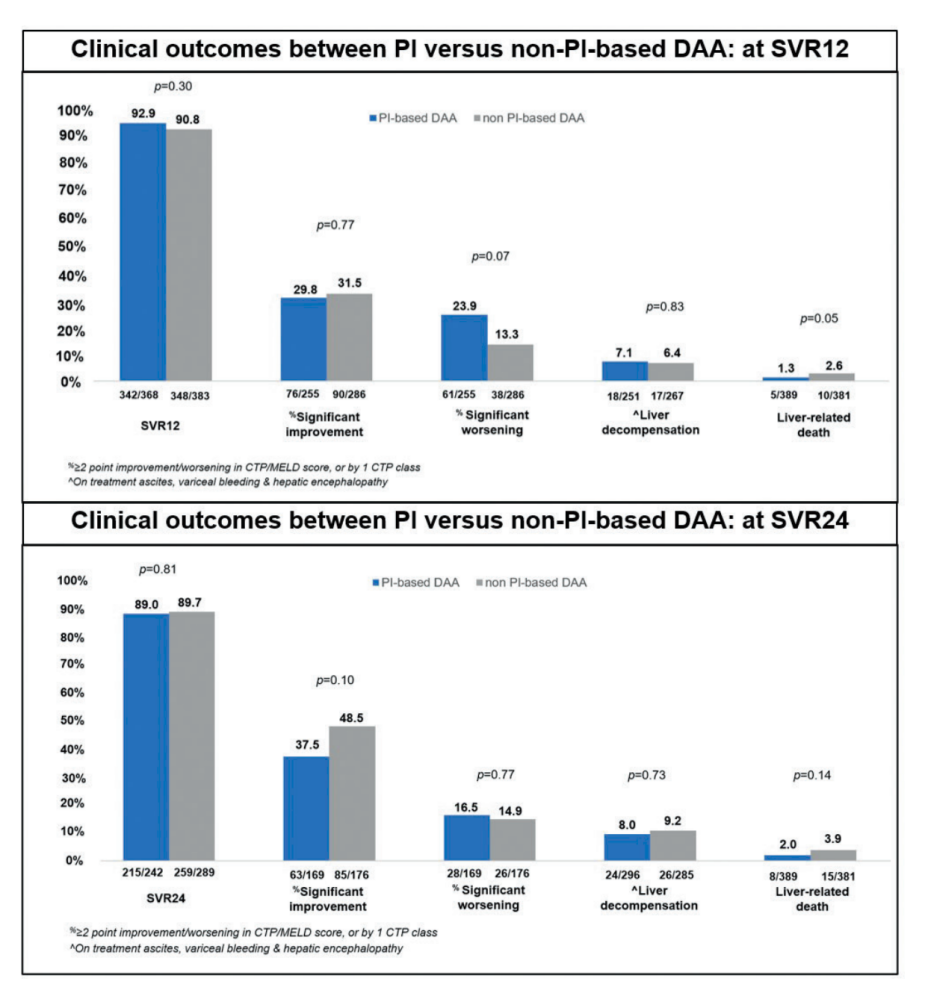
图1. 两组患者评估SVR12和SVR24时的临床结局比较
在多因素分析中,含PI方案与CTP或MELD评分增加无关。根据CTP分级(B和C)和基线MELD评分(10-15、16-20和>20)进一步的亚组分析结果亦基本相似。
研究结论
含PI方案和不含PI方案在治疗轻度失代偿期HCV肝硬化的疗效和耐受性结果相似。然而,CTP C类和MELD>15的数据需要在未来的研究中进行更大样本量的验证。
专家点评
随着药物研究的不断进展,我们已进入DAA时代。几乎所有的丙型肝炎患者,包括失代偿期、肾功能不全、血液透析的患者等,都能找到适合的DAA治疗方案。然而,由于PI特殊的作用机制可能会加重失代偿期肝硬化患者的肝功能损伤,因此目前指南一般建议对于此类患者不使用含PI的治疗方案。
这项研究因此考察了真实世界中失代偿期肝硬化人群对于含PI方案和不含PI方案的安全性和耐受性问题。它的数据显示,在轻度失代偿患者中,使用含PI方案在整体疗效没有影响,其耐受性也同不含PI方案相似。
不过,个人认为PI毕竟要通过肝脏代谢,而且该项研究中也提到对于较严重的肝功能失代偿患者,能否使用含PI方案以及其疗效安全性如何,还有待未来更多的研究和更大样本量进行验证。因此,在临床实践中我们对于较严重的失代偿期肝硬化患者,在条件允许的情况下,应尽量避免使用含PI的治疗方案;对于一些轻度失代偿的肝硬化患者,在条件不允许的情况下,也可以考虑含PI方案,但是在治疗过程中要严密监测患者肝功能情况。
原文链接:
1. Naveed Janjua, Stanley Wong, Dahn Jeong, et al. Hepatitis C Virus Reinfection after Successful Treatment with Direct Acting Antiviral Therapy in Canada. AASLD 2022 Abstract 47
2.Yu Jun Wong. Real-World Treatment Outcome with Protease Inhibitor (PI) Versus Non-PI Direct Acting Antiviral (DAA) in Decompensated Hepatitis C (HCV) Cirrhosis: A Real-C Study with Inverse Probability of Treatment Weighting (IPTW) Analysis. AASLD 2022 Abstract 48
往期回顾

声明:本文仅供医疗卫生专业人士了解最新医药资讯参考使用,不代表本平台观点。该信息不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议,如果该信息被用于资讯以外的目的,本站及作者不承担相关责任。
标签:
访谈
专家访谈
丙肝
发表评论
全部评论