
编者按
慢加急性肝衰竭(ACLF)是我国最常见的肝衰竭类型,临床表现复杂、病死率高。ACLF并发急性肾损伤(AKI)时患者住院时间延长,多器官衰竭风险更高,常提示预后不良。在第75届美国肝病研究学会(AASLD)年会上,本刊特邀请南开大学人民医院(天津市人民医院)韩涛教授为广大同道分享了关于ACLF伴AKI的前沿研究。这些研究不仅深入探究了ACLF对AKI自然病程和预后的影响,还探讨了肝硬化/慢性肝病危重患者肾脏替代治疗(RRT)的最佳启动策略。此外,一项关于自体巨噬细胞治疗代偿期肝硬化的长期随访研究,为肝硬化的细胞治疗提供了新的视角。这些研究成果为ACLF和AKI的临床管理提供了重要指导。
研究一 慢加急性肝衰竭患者急性肾损伤的表型、自然病程和预后:来自ICA-Global AKI研究的结果[1]
背景
肾衰竭是慢加急性肝衰竭(ACLF)最常见的肝外器官衰竭,有关ACLF急性肾损伤(AKI)的表型和预后的详细数据尚有限。
方法
一项多中心、洲际、前瞻性研究纳入2022年7月至2023年5大洲67个中心的失代偿期肝硬化住院患者,对其进行亚组分析,旨在比较AKI患者有无ACLF 其表型和预后的差异。采用EASL-CLIF标准定义ACLF。主要终点是了解AKI没有恢复情况,次要终点为28天病死率、AKI严重程度和AKI表型。
结果
1456例肝硬化AKI患者中,863例(59%)入院时存在ACLF(54% ACLF-1,30% ACLF-2,16% ACLF-3)。入院时,ACLF AKI患者的肝功能更差(MELD 26 vs. 18,P<0.001),全身炎症反应更明显(C反应蛋白4.6 mg/L vs. 3.2 mg/L,P=0.001;WBC 9.2×109/L vs. 7.9×109/L ,P=0.002)。ACLF AKI最常见诱因是细菌感染,无ACLF患者的最常见诱因是容量丢失。与无ACLF的患者相比,存在ACLF的患者AKI更严重(峰值AKI 2-3期75% vs. 42%,P<0.001)。此外,ACLF患者更易发生肝肾综合征-AKI(22% vs. 11%)和急性肾小管坏死(ATN;19 vs. 9%,P=0.019)。ATN发生频率与ACLF分级同步增加(ACLF-1、2和3级分别为13、20、40%)。53%存在ACLF的患者AKI没有恢复,23% 无ACLF的患者AKI没有恢复(P<0.001)。
多因素分析发现MELD、AKI 3期、ACLF-3级和ATN表型是AKI没有恢复的独立预测因子。与无ACLF的AKI患者相比,ACLF AKI患者的28天病死率更高(HR 2.29,95%CI:1.8-2.9,P<0.001)。多因素分析发现年龄、性别、MELD、WBC和ACLF 2-3级,而不是AKI分期,是病死率的独立预测因素。严重AKI(2-3期)伴ACLF的患者病死率高(见图1)。
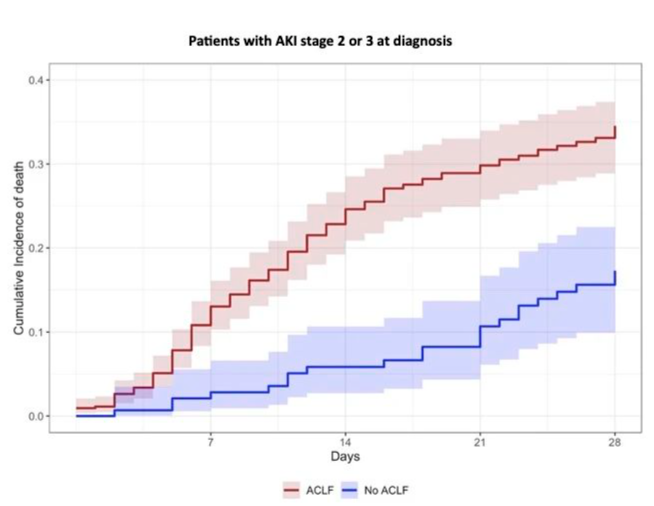
图1. AKI(2-3期)患者中伴ACLF的患者病死率显著高于不伴ACLF的患者
结论
ACLF对AKI的自然病程和预后均有负面影响。虽然ACLF和AKI的严重程度均能预测较低的AKI恢复率,但患者28天病死率的增加主要与ACLF的严重程度相关。
专家点评

韩涛教授
慢加急性肝衰竭作为慢性肝病/肝硬化急性失代偿的特殊类型,是一种以肝脏或/和肝外器官衰竭快速进展为特征的临床综合征,短期病死率高。急性肾损伤和肾衰竭是慢加急性肝衰竭患者最常见的肝外器官损伤和衰竭。该项多中心前瞻性研究通过对失代偿期肝硬化住院患者的亚组分析,比较了伴或不伴ACLF的AKI患者表型和预后的差异。
该研究发现,与没有ACLF的失代偿期肝硬化患者相比,ACLF患者更易发生肝肾综合征-AKI和ATN,严重AKI(2-3期)发生的比例更高,且AKI不易恢复。ACLF AKI患者的肝功能更差,系统炎症反应更明显,严重AKI(2-3期)伴ACLF的患者病死率高。ACLF AKI的最常见诱因是细菌感染,无ACLF患者的最常见诱因是容量丢失。研究还发现尽管ACLF对AKI的自然病程和预后均有负面影响,但患者28天病死率的增加主要与ACLF的严重程度相关。
上述结果,总体上与目前对慢加急性肝衰竭临床特征及机制的认识是一致的。该研究有助于进一步提高对慢加急性肝衰竭患者急性肾损伤的认识,与没有ACLF的失代偿期肝硬化患者相比,ACLF具有明显不同的AKI类型,诱发因素等也存在一定的差异。因此,将来需要进一步探讨ACLF与AKI的发病机制,进一步完善AKI和ACLF的预防、早期诊断和管理策略,从而改善患者的预后。
研究二 肝硬化/慢性肝病危重患者启动肾脏替代治疗:STARRT-AKI试验的二次分析[2]
背景
急性肾损伤在肝硬化/慢性肝病的危重患者中很常见,其中许多患者接受肾脏替代治疗(RRT)。然而,启动RRT治疗最有效的时间和模式仍不确定。
方法
对急性肾损伤的标准与加速肾脏替代治疗(STARRT-AKI)试验进行了二次分析。患者被随机分配接受RRT加速策略(患者符合标准后12 h内开始治疗)或标准策略(除符合RRT常规指证外,否则不鼓励RRT,或AKI持续>72 h)。对有(n=337)和没有(n=2590)慢性肝病(CLD)的患者进行比较,观察是否存在CLD治疗效果的差异。通过调整了疾病严重程度、随机前肌酐和CLD对治疗方案交互影响的回归模型,评估CLD与非CLD患者治疗效果的差异。观察患者90天病死率和无RRT存活的天数。
结果
入组时CLD患者更年轻(60岁 vs. 67岁;P<0.001),SOFA评分更高(13 vs 12,P<0.001)。接受机械通气(75% vs. 77%)和血管加压素(68% vs. 71%)相似。两组中最常见的初始RRT模式是连续肾脏替代治疗(CRRT)(59% vs. 54%,P=0.3)。CLD患者90天病死率更高(56% vs. 42%,P<0.001),无RRT存活的天数明显减少(中位数为0 vs. 64)(P<0.001)。对于CLD与非CLD患者,加速策略与病死率的差异不相关(优势比为1.01,95% 0.98-1.05,P=0.51),也没有显著的交互作用(P=0.16,图2)。加速策略无RRT存活天数较少(平均差异为-3.4天,95%CI:-6.3~-0.46,P=0.01,图2);然而,CLD和治疗策略之间没有显著的交互作用(P=0.14)。
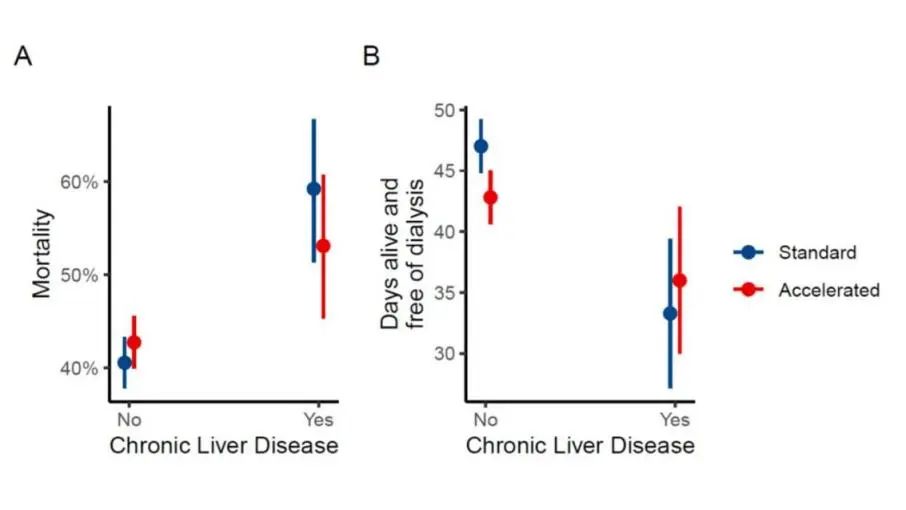
图2. 标准治疗与加速策略下的病死率(A)和无RRT存活天数(B)
结论
重度AKI危重患者中,CLD/肝硬化患者病死率较高,无RRT生存天数较少。在肝硬化/CLD危重患者中,加速RRT启动策略与90天死亡风险降低相关性不大。
专家点评

韩涛教授
急性肾损伤在肝硬化/慢性肝病的危重症患者中十分常见,严重者需要接受RRT。然而,目前对于无论是否存在基础肝病的危重症AKI患者,启动RRT治疗的时间和模式尚存在一定争议。STARRT-AKI试验是一项跨国多中心临床研究项目,对伴严重AKI的重症患者进行加速(早期)与标准RRT启动策略的比较。该研究作者对上述STARRT-AKI试验数据进行了二次分析,旨在比较加速(早期)与标准RRT对合并严重AKI的肝硬化/慢性肝病危重患者的影响。
该研究发现,与没有肝硬化/慢性肝病的患者相比,肝硬化/慢性肝病患者更年轻,SOFA评分更高。尽管两组最常见的初始RRT模式均是连续肾脏替代治疗,但肝硬化/慢性肝病患者无RRT存活的天数明显减少, 90天病死率更高,由此可见慢性肝病/肝硬化合并严重AKI的病情更重,预后更差。
尽管与标准 RRT 启动策略相比,早期启动策略与90天死亡风险降低相关性不大,并没有获得显著生存益处。但需要注意的,纳入该多中心研究的患者来源不一,病因复杂,有关患者危重度等分层尚不足够具体,各中心在处理危重患者可能会存在一定差异。此外,该研究中启动标准RRT方案的时间并不很晚,也有研究表明过度或不恰当延迟 RRT可能是有害的。因此,临床上需要根据患者的具体情况,及时把握RRT治疗的时机,并合理选择治疗模式。将来有待于开展更高质量、更深入与全面的临床研究,来回答肝硬化/慢性肝病合并严重AKI临床诊治过程中需要解决的问题。
研究三 自体巨噬细胞治疗改善代偿期肝硬化的主要临床结局:来自随机对照Ⅱ期临床试验的扩展数据结果[3]
背景
巨噬细胞治疗在肝硬化的临床前模型和早期临床研究中显示出良好的结果。MATCH(ISRCTN10368050)是一项多中心、开放标签、Ⅱ期、自体单核细胞来源的巨噬细胞治疗肝硬化随机对照试验。开展延长2年的扩展研究,以了解该细胞治疗的长期安全性和有效性。
方法
MATCH研究中,成人代偿期肝硬化患者(既往失代偿≥3个月,MELD评分≥10和≤17)分别接受自体单核细胞来源的巨噬细胞治疗与标准治疗方案。经白细胞分离、巨噬细胞的分离和成熟,巨噬细胞最大浓度可达×109个细胞。患者随机分为三次输注(n=3)、单次输注(n=23)和标准治疗(SoC)(n=24)。MSD V-plex检测血浆细胞因子。log-rank检验评价Kaplan-Meier曲线的显著性。既往已报道患者12个月的随访数据(Brennan PN等,Hepatology 2023,78(S1):S168-169),此次将对3年的数据进行分析(目前90%已完成)。
结果
经过2年的延长随访(即随机分组后3年),对照组有11例发生肝脏相关事件(8例死亡,3例肝移植),而巨噬细胞输注组有2例事件(2例死亡,0例肝移植)。除这些患者外,8%(2/24)的治疗组、23%(3/13)的对照组患者出现门脉高压的新征象(发生静脉曲张或脾肿大)。Kaplan-Meier分析显示,巨噬细胞治疗显著改善患者的总体生存期(Chi-square=5.26,P=0.022)和无移植生存期(Chi-square=9.55,P=0.002,图3)。对照组有3例恶性肿瘤(0例HCC),治疗组有1例恶性肿瘤(HCC)。在分析的各个时间点均未观察到促炎细胞因子的上调。
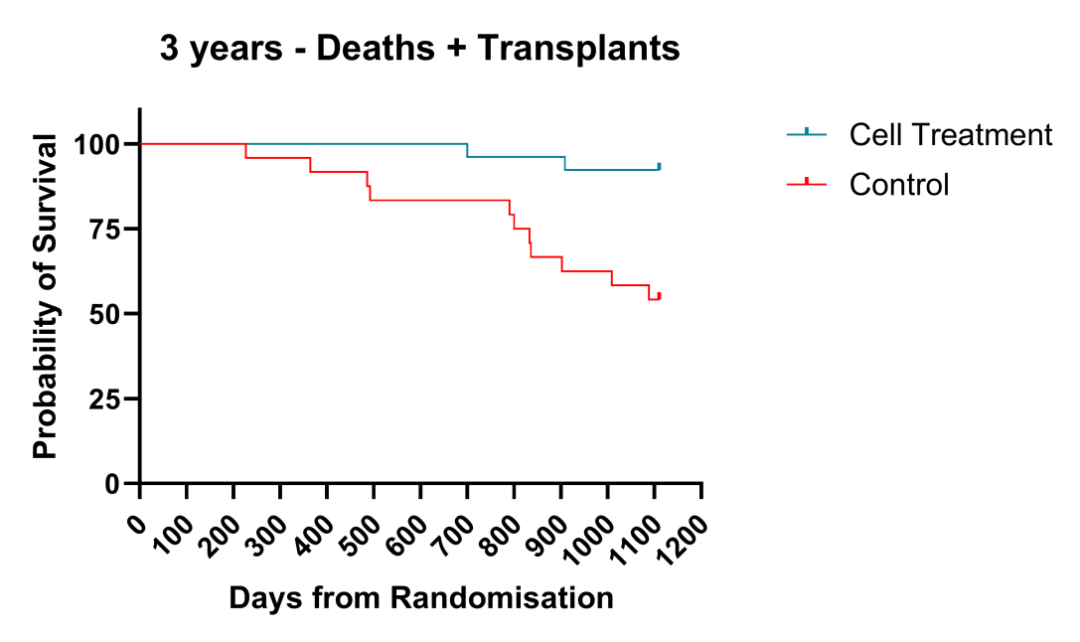
图3. 巨噬细胞治疗组较对照组总体生存显著改善
结论
该概念验证性研究证明巨噬细胞治疗有助于改善代偿期肝硬化患者3年的临床结局。总之,该结果再次证实此类细胞治疗的长期安全性和耐受性,值得对终末期肝病患者开展进一步研究。
专家点评

韩涛教授
肝纤维化乃至肝硬化的逆转一直是医学界研究的热点和难点问题,近年来国内外不少学者从不同角度进行新的探讨并取得一定进展。其中,细胞治疗作为一种新型疗法,初步的研究发现具有减少纤维化、促进肝组织修复和再生的作用。
该项来自随机对照Ⅱ期临床试验的扩展数据结果表明,自体单核细胞来源的巨噬细胞治疗可以改善代偿期肝硬化的主要临床结局。该方案采用自体来源的巨噬细胞安全性较好,具有较好的临床可行性。但该项研究纳入的病例数相对较少,尚需要进一步做好分层分析与评价,具体的作用机制与疗程等一系列问题尚需要进一步阐明。
巨噬细胞是一种异质性、高度可塑性的细胞群,具有多种作用。单核细胞来源的巨噬细胞在肝纤维化中起双重作用。在慢性肝损伤时,可介导促炎细胞的募集和肝星状细胞的活化促进纤维化。而在肝损伤修复过程中,表型发生改变,可促进肝脏修复和再生,减少纤维化,从而改善肝纤维化及肝硬化患者的临床结局。
如何有效调控巨噬细胞的表型与作用发挥是该类细胞治疗的关键,近年来国内外不少学者也有开展了不少探索,如采用CAR修饰巨噬细胞、载药脂质纳米颗粒等方法,并取得一些值得关注的结果,具有临床转化的潜能,值得开展更深入的研究,从而为临床的转化应用奠定基础。
参考文献:
1. Phenotypes, natural course, and outcomes of acute kidney injury (AKI) in patients with acute-on-chronic liver failure (ACLF): Results from the ICA-Global AKI Study. AASLD 2024 Oral No.0177
2. -Initiation of renal replacement therapy in critically ill patients with cirrhosis/chronic liver disease: a secondary analysis of STARRT-AKI trial. AASLD 2024 Oral No.0073
3. Autologous macrophage therapy decreases major clinical outcomes in patients with compensated cirrhosis: extended data from a randomized controlled Phase 2 trial. AASLD 2024 Oral No.0095
(来源:《国际肝病》编辑部)

声明:本文仅供医疗卫生专业人士了解最新医药资讯参考使用,不代表本平台观点。该信息不能以任何方式取代专业的医疗指导,也不应被视为诊疗建议,如果该信息被用于资讯以外的目的,本站及作者不承担相关责任。
发表评论
全部评论